FECHAR
Enviar o link deste por e-mail a um(a) amigo(a).
João Vitor Santos
Lisiane Bôer Possa analisa que o controle do Estado sobre as empresas privadas só é visto como problema quando exige responsabilidades assistenciais
O controle que se tem hoje sobre o mercado de planos privados de saúde se dá pela resposta a uma série de pressões e interesses dos usuários. “E oportunizou garantias importantes de acesso aos serviços e relações mais protegidas entre os beneficiários, os prestadores e as operadoras. Também respondeu às demandas das operadoras por um ambiente de estabilidade jurídica e pela diminuição da concorrência, uma vez que regras mais rigorosas tiraram do mercado muitas empresas que ofertavam planos e seguros baratos”, completa a professora e especialista em Saúde Pública Lisiane Bôer Possa. Na entrevista, concedida por e-mail à IHU On-Line, ainda explica que tais ações corrigiram distorções, fazendo com que os sistemas privados não escolhessem apenas os tratamentos menos onerosos e deixassem de lado outros, “tais como tratamento do câncer, terapias renais substitutivas, transplante etc.”
Entretanto, com o avanço desse mercado, não demorou para esse quadro gerar novas tensões. Para Lisiane, é importante saber ler as críticas do setor, pois quando falam em interferência estatal, é especificamente contra esses esforços regulatórios que agem. Assim, a legislação defendida pelas operadoras que tramita no Congresso tem um só viés: flexibilizar as responsabilidades assistenciais e permitir que se ofereçam planos mais baratos. “Não considero que os esforços das operadoras são no sentido de diminuir a interferência do Estado. Acredito tratar-se de mudar a direcionalidade desta interferência”, avalia.
“A interferência que querem que diminua é da regulamentação sobre as suas responsabilidades assistenciais, para ampliar sua clientela através da venda de planos e seguros baratos com ofertas de cestas básicas assistenciais para os pobres, e sobre os reajustes. Trata-se de diminuir as regras que limitam o aumento da sua participação no mercado e sua lucratividade e manter ou aumentar as regras que ampliam os subsídios públicos para a sua atuação”, resume.
Lisiane Bôer Possa é professora no Departamento de Saúde Coletiva da Universidade Federal de Santa Maria. Graduada em Fisioterapia pela Universidade Federal de Santa Maria - UFSM, é especialista em Saúde Pública pela Escola de Saúde Pública do RS e Escola Nacional de Saúde Pública - Fiocruz. Ainda possui mestrado e doutorado em Sociologia pela UFRGS.
Confira a entrevista.
IHU On-Line – No que consiste o conceito de saúde suplementar? E como, na prática, a saúde suplementar é empregada no Brasil?
Lisiane Bôer Possa – A saúde suplementar é o setor econômico que congrega o mercado de seguros e planos de saúde, para compor fundos privados de financiamento. Possibilitam o acesso diferenciado a serviços em contextos em que os cidadãos também têm o direito ao sistema público. Em tese, ter um plano ou seguro privado de saúde oferece aos seus beneficiários mais comodidade, menores tempos de espera e possibilidades de escolha de serviços do que aqueles ofertados na assistência pública. Mas essa condição não acontece plenamente, uma vez que, nos lugares em que o componente público do sistema de saúde funciona de forma mais organizada e em ações de maior densidade tecnológica e custo, o tempo de espera e a facilidade de acesso são, muitas vezes, equivalentes ou até mais fáceis no componente público.
No Brasil, naturalizamos a presença de planos e seguros privados e, concomitantemente, a maior parte de nós acredita na impossibilidade da provisão da saúde pelo Sistema Único de Saúde - SUS como direito universal. No entanto, a composição da participação do público e do privado nos sistemas de saúde é diferente em cada país e é resultado do jogo de forças entre distintos interesses.
Existem sistemas universais em que o subsistema de assistência privada à saúde é complementar. Nesses casos, ao setor privado apenas é permitido vender serviços, tanto por desembolso direto do usuário quanto para os planos e seguros privados, nas áreas em que não há financiamento e oferta do sistema público de saúde aos seus cidadãos. Dessa forma, não há concorrência entre o mercado financeiro e o Estado para a prestação dos serviços e não há segmentação da população ao acesso àquelas ações que respondem pelos principais e mais relevantes problemas de saúde. Nos sistemas substitutivos, a população tem acesso aos serviços públicos, e aqueles que optam por adquirir planos e seguros de saúde privados deixam de ter o direito de acessar o sistema público.
Em outros sistemas, as pessoas compram planos e seguros e são majoritariamente esses fundos privados que lhes possibilitam acesso aos serviços de saúde. O sistema público substitui os fundos privados tanto para atender a população que está completamente excluída da possibilidade de adquirir no mercado os planos e seguros privados de saúde, quanto nas situações em que não interessa ao mercado ofertá-los devido à baixa lucratividade, como é o caso de idosos e pessoas com deficiências. Ainda há parcela da sociedade que tem como única forma de acesso à saúde o desembolso direto e, como os custos da assistência são proibitivos para essas pessoas, muito frequentemente ficam desassistidas.
Também há sistemas em que está vedada a participação da iniciativa privada, tanto no financiamento quanto na prestação de serviços. Estes são providos apenas pelos fundos públicos. Por fim, sistemas como o nosso, considerados suplementares porque há possibilidade da participação dos fundos privados concorrendo com o Estado na prestação dos serviços. Também há possibilidade de os cidadãos, conforme sua capacidade de compra, acessar ambos os subsistemas de assistência.
IHU On-Line – Mas o que essas diferenças significam nos resultados do sistema e no seu financiamento?
Lisiane Bôer Possa – O Quadro 1 apresenta de forma muito simplificada alguns dados sobre diferentes sistemas de saúde que podem ilustrar os efeitos econômicos e de atenção, considerando a maior ou menor participação dos seguros privados nos sistemas de saúde.
Os dados do quadro acima demonstram que quanto maior a participação de fundos privados no financiamento dos sistemas de saúde, baseados na ideia da saúde como um bem de consumo, atrelado à capacidade de renda das pessoas e também aos interesses de equilíbrio financeiro e lucratividade do capital, mais caro é o sistema e menor é a garantia de acesso. Os EUA são reconhecidos como o pior modelo a ser seguido.
Estudos consideram que, apesar de os fundos privados desempenharem uma certa partilha de riscos de adoecimentos entre os seus beneficiários, se comparados com o desembolso direto para financiar os cuidados em saúde, é um modelo de financiamento insuficiente para garantir a cobertura da atenção à saúde das populações. Tanto porque atingem apenas parcela da população de maior renda, quanto porque oferecem serviços restritos, excluindo os que mais necessitam, ou ações com maior custo. Por outro lado, maiores gastos públicos em saúde dos países estão relacionados com melhores coberturas de serviços, economicidade e melhores resultados de saúde. Ou seja, a constituição de fundos públicos, arrecadados através de impostos diretos ou seguros obrigatórios, são estratégias de organização de sistemas de saúde que mais possibilitam a consolidação do direito, garantem o acesso aos bens e serviços de forma universal e equitativa .
Saúde suplementar
O conceito da saúde suplementar foi cunhado pelo mercado de planos e seguros privados, cujo objetivo foi inicialmente capitalizar e angariar lucros ao constituir-se como uma alternativa de assistência para a parcela da população de média e alta renda em países com sistemas universais em que a saúde é um direito, como é o caso do Brasil. Trata-se da financeirização e privatização da saúde, que se tornam relevantes no contexto de políticas neoliberais, que apregoam o estado mínimo e a supremacia do mercado.
Volto a falar disso, mas antes é preciso contextualizar que, no caso da saúde, as propostas neoliberais também coincidem com o momento significativo dos gastos dos países com essa área. Estes aumentos foram influenciados pelas políticas de Estado de Bem-Estar do Pós-Guerra, mas também pela ampliação da atuação do capital industrial e de bens e serviços. A influência deste mercado conformou as modelagens tecnoassistenciais que orientam a organização dos sistemas de saúde, as práticas dos profissionais e sua formação, de tal forma que a realização de procedimentos e o uso de insumos, medicamentos e equipamentos tornou-se, paulatinamente, a partir da década de 1940, o centro da atuação profissional em muitos sistemas de saúde. As críticas a essa influência e a impossibilidade de esse modelo responder às necessidades em saúde e serem viáveis economicamente ensejaram alternativas e proposição de mudanças nos sistemas de saúde e na atuação dos profissionais.
Atenção Primária à Saúde
Uma dessas alternativas, que ficou mais conhecida como resultado da Conferência de Alma-Ata , no final da década de 1970, é da Atenção Primária à Saúde - APS como ordenadora dos sistemas. Apostava-se na possibilidade de saúde para todos, nos anos 2000, como resultado de sistemas públicos organizados para prover o cuidado dos principais problemas das pessoas por equipes de saúde, ao longo das suas vidas, com ênfase na prevenção e na promoção.
Estudos apontam que os serviços de APS poderiam responder de 80 a 90% das necessidades em saúde da população. Nessa proposta, o limite da atuação do capital industrial, de bens e serviços, o controle sobre os gastos crescentes e a garantia da universalidade de acesso e qualidade da atenção ocorreria a partir da mudança na organização dos sistemas públicos e nas práticas de cuidado dos profissionais. O uso das tecnologias e insumos bem como a sua produção, com maior regulação e participação pública, estariam orientados para o atendimento das necessidades em saúde e o interesse público.
O mercado
A outra proposta de controle dos gastos crescentes na saúde toma como pressuposto as leis do mercado. Aposta-se na concorrência entre o capital industrial, de bens e serviços, e financeiro, uma vez que o primeiro garante a lucratividade com consumo ampliado, com frequência excessivo e injustificado, de procedimentos e produtos de saúde e o segundo amplia seus lucros com a redução desse consumo. A atuação crescente dos seguros e planos privados na saúde ampliaram os mecanismos de microrregulação do uso de tecnologias e insumos e introduziram maiores controles na atuação dos profissionais. Visualizamos esses mecanismos no cotidiano a partir da expansão de diretrizes clínicas, protocolos e necessidade de autorização de procedimentos prescritos. Para essa regulação, o objetivo é maximizar os lucros dos seguros privados e o efeito é a subserviência dos trabalhadores em saúde e das necessidades dos usuários aos interesses de mercado financeiro e sua lucratividade.
Esses dois exemplos de perspectiva de sistema de saúde influenciam com menor ou maior ênfase a organização dos sistemas de saúde dos países, a nossa percepção acerca da saúde, de como mantê-la e recuperá-la, das formas de nos protegermos do risco do adoecimento, das “melhores” inserções no mercado de trabalho da saúde e formas de acesso aos bens e serviços. Tanto os usuários como os trabalhadores do setor estão permanentemente influenciados por essas ideias e interesses. Enquanto o capital industrial atua para ampliar a realização de procedimentos e atos de assistência à saúde induzindo a medicalização da vida, o capital financeiro alardeia a insuficiência dos serviços e das condições de trabalho no sistema público, induzindo assim o consumo de planos e seguros privados de assistência. Ambos constituindo, nos imaginários profissionais de saúde, o trabalho liberal como melhor alternativa de atuação e como possibilidade de enriquecimento.
São essas ideias e interesses distintos que conformam as agendas dos organismos internacionais que influenciam as mudanças nos sistemas nacionais de saúde ao longo das décadas de 80 e 90 do século XX. A Organização Mundial da Saúde - OMS, que propunha a expansão da APS e de sistemas públicos, perde o protagonismo e sofre influências para rever suas posições. O Banco Mundial torna-se o principal organismo a propor novos receituários para a organização dos sistemas de saúde, tendo atuação marcante nos países em crise econômica da América Latina. Advogam pela oferta nos sistemas públicos de APS seletiva, de baixo custo e sem compromisso com a integralidade para os pobres e seguros e planos privados para as populações de média e alta renda, regulados pelo Estado para garantir estabilidade jurídica às operadoras. Ganha força o discurso que aponta o Estado como ineficiente para a garantia do acesso universal e qualificado para os bens e serviços de saúde.
O “mix” do público e do privado
No Brasil, a Constituição de 1988 universaliza o direito à saúde e atribui ao Estado o dever de provê-lo, de tal forma que a todo cidadão é garantido o acesso à assistência pública. No entanto, a regra constitucional também mantém a liberdade de iniciativa privada para atuar no setor saúde de tal forma que possibilita a manutenção da existência do mercado de seguros e planos de saúde, que surgiram ainda na década de 1960 no país, em todas as áreas de assistência à saúde que também são ofertadas pelo sistema público. A presença do setor privado, prevista no regramento constitucional, permite aos brasileiros a aquisição de planos e seguros que lhes possibilita o acesso a serviços privados concomitantemente aos serviços ofertados pelo Sistema Único de Saúde.
A conformação do mix público e privado do financiamento e da assistência à saúde no Brasil após a Constituição de 1988 foi objeto de estudo da professora Telma Menicucci , que nos apresenta uma vasta pesquisa elucidando a incorporação do subsistema de assistência privada da saúde suplementar como política pública no país através da sua regulamentação pelo Estado na década de 1990, paradoxalmente no mesmo período de implementação do Sistema Único de Saúde, que deveria prover o direito à saúde.
Segundo essa pesquisadora, no caso brasileiro, tiveram influência para a consolidação dual da assistência à saúde e a expansão dos planos e seguros privados tanto as políticas neoliberais já referidas como a dependência de trajetória das políticas prévias. Dentre elas destacam-se: organizações e atores ligados a operadoras de planos e seguros de saúde privados, que foram constituídos a partir dos anos 1960 com incentivos do Estado e que têm poder para disputar os rumos do sistema de saúde brasileiro; e a naturalização pela sociedade da segmentação da população, que é resultado da experiência prévia da distinção do acesso aos serviços de saúde entre as diferentes categorias dos trabalhadores formais contribuintes e destes com os demais brasileiros. Essa naturalização se expressa na agenda dos principais movimentos dos trabalhadores e seus sindicatos que têm na reinvindicação de planos e seguros de saúde uma prioridade, afastando-se da agenda de defesa e pressão pela implementação do SUS.
Regulação da saúde estatal
O processo de regulação estatal sobre a saúde suplementar, que surge em 1998, estabeleceu algumas regras para o funcionamento deste mercado. Entre elas, a criação da Agência Nacional de Saúde Suplementar - ANS como reguladora das relações entre as operadoras, prestadores de serviços e beneficiários dos planos e seguros de saúde. Destaca-se o controle sobre os reajustes, a obrigação dos planos e seguros de ofertarem um rol mínimo de procedimentos, o ressarcimento ao SUS pelo uso dos serviços por parte dos seus beneficiários, a impossibilidade de discriminar e excluir clientelas pela idade ou por problemas de saúde.
Outra característica da saúde suplementar brasileira é que, desde sua origem até os dias atuais, conta com apoio direto do Estado para sua manutenção através de políticas de isenções fiscais. Notícia da revista Exame de novembro de 2018 nos informa que os benefícios tributários do setor saúde seriam de R$ 39 bilhões, conforme estimativa da Receita Federal para o ano (IR para pessoas físicas R$ 13,1 bilhões e Jurídicas R$ 5,3 bilhões). O que, segundo a matéria, equivaleria a aproximadamente um terço das despesas em ações e serviços de saúde pública.
IHU On-Line – Em que medida a saúde suplementar pode se converter como algo que enfraquece o SUS?
Lisiane Bôer Possa – A existência da saúde suplementar é tanto maior quanto pior for a assistência prestada pelos serviços públicos de saúde nos países. A principal motivação das pessoas para adquirirem no mercado a pretensa segurança para enfrentar os riscos de adoecimentos está diretamente relacionada à insatisfação simbólica ou real com a assistência pública à qual têm direito. No Brasil, a saúde suplementar tem impacto relevante na composição do financiamento da assistência à saúde, na concorrência com o sistema público pelos prestadores de serviço, na organização dos atores e instituições de suas ideias e interesses, na modelagem tecnoassistencial e na legitimidade social do SUS.
A sustentabilidade e eficiência de sistemas universais de saúde, como o SUS, está associada à existência de fundos públicos unificados de financiamento. Trata-se de garantir recursos suficientes para o acesso da totalidade da população a ações e serviços necessários para o cuidado à saúde. O fracionamento dos recursos em múltiplos fundos privados, o que ocorre com a existência da saúde suplementar, acarreta iniquidades nos sistemas de saúde e a inviabilidade de sustentar sistemas universais. Em termos simples, quando são constituídos vários fundos privados específicos para a parcela da população que tem maior renda, estes contam com mais recursos, para atender menos pessoas, que têm menos problemas de saúde, acrescidos ainda os lucros do capital financeiro ou empresa operadora.
Por outro lado, os fundos públicos contam com menos recursos para atender muito mais pessoas, com mais problemas de saúde, visto que são aquelas com maior vulnerabilidade social que recorrem ao sistema público. A existência de fundo único permite a organização de sistemas de saúde mais equânimes. Os países com sistemas universais de saúde têm acima de 70% dos recursos de saúde concentrados em fundos públicos unificados, como já foi apresentado no Quadro 1. No caso brasileiro, contribuem ainda mais para a iniquidade e desigualdade as isenções de impostos já referidas.
Disputas políticas
Outro aspecto são os atores e instituições ligados ao mercado da saúde suplementar que compõem organizações e disputam as políticas públicas de saúde. Este setor do mercado financia inúmeros parlamentares brasileiros, tem influência importante no executivo e no judiciário. Suas proposições contribuem para fragilizar o SUS, visam amealhar mais incentivos estatais e diminuir as regulações que inviabilizam a sua expansão ou que diminuem suas lucratividades. Notícias recentes informam que as operadoras encaminharam ao congresso proposta de mudanças no regramento regulatório e que contam com influência considerável sobre os atores estatais do parlamento e do executivo.
Dupla porta de atendimento
Também influencia o SUS a concorrência das operadoras e do Estado para prestação de serviços. Por exemplo, os serviços estatais, em geral com os mais bem conceituados ou únicos equipamentos dos territórios, ofertam assistência aos planos e seguros, mesmo acarretando desassistência e filas no SUS. Por outro lado, os prestadores privados, sejam lucrativos ou filantrópicos, que são contratados pelo público e pelo privado, atendem as necessidades dos usuários do SUS ou dos beneficiários dos planos e seguros prioritariamente?
Um exemplo disso pode ser observado nos serviços de saúde com dupla porta de atendimento. Uma emergência e um ambulatório que prestam serviços para o SUS oferecem ambiência bastante distinta daquelas oferecidas aos beneficiários de planos de saúde, o que produz um efeito simbólico que mobiliza as pessoas a aquisição destes planos, mesmo que esta distinção não seja verificada na assistência prestada.
Modelagem tecnoassistencial
Quanto à modelagem tecnoassistencial, trata-se das diferentes percepções sobre o que é central para a organização do sistema, composição dos serviços e práticas profissionais. Muito simplificadamente poderíamos atribuir o consumo e produção de procedimentos, insumos e tecnologias como centro da modelagem tradicional ou hegemônica, ainda influenciada pelo capital industrial, de bens e serviços. Já a modelagem oriunda do capital financeiro está centrada na regulação, regras, protocolos e diretrizes que controlam a atuação dos profissionais e o consumo de bens que é a saúde. E a modelagem tecnoassistencial centrada nas pessoas reconhece insumos, tecnologias, protocolos e diretrizes como ferramentas de trabalho que serão utilizadas para responder às necessidades que estão colocadas em cada momento, mas também pressupõe que outras ferramentas precisam ser acionadas e desenvolvidas para realmente responder ao cuidado das pessoas e coletividades vivas, reais e complexas e que demandam empatia, vínculo e capacidade criativa dos trabalhadores de saúde.
A legitimidade do SUS e a mobilização para a defesa de um sistema universal e generoso na defesa da vida conta com apoio restrito das classes altas e médias, que têm maior possibilidade de vocalizar seus interesses para influir nas políticas que reivindicam o plano de saúde do que para a qualificação do SUS. Por outro lado, os usuários do SUS, tais como os mais de 25 milhões de brasileiros que ficaram sem assistência com o fim do Mais Médicos, têm menos possibilidade de que suas ideias e interesses cheguem à agenda pública.
IHU On-Line – Como analisa as formas de regulação estatal sobre planos privados de saúde? Por que muitas empresas buscam menos interferência do Estado?
Lisiane Bôer Possa – O processo de regulação da saúde suplementar no Brasil em 1998 significou o reconhecimento e a legitimação pelo Estado de um subsistema privado de assistência à saúde no Brasil e a oficialização da segmentação dos brasileiros no acesso a serviços de saúde, na contramão do sistema universal, de acesso igualitário e equitativo previsto na Constituição.
A regulação foi uma agenda em resposta aos interesses e pressões dos beneficiários de planos e seguros de saúde e oportunizou garantias importantes de acesso aos serviços e relações mais protegidas entre os beneficiários, os prestadores e as operadoras. Também respondeu às demandas das operadoras por um ambiente de estabilidade jurídica e pela diminuição da concorrência, uma vez que regras mais rigorosas tiraram do mercado muitas empresas que ofertavam planos e seguros baratos com coberturas restritas de serviços.
Nas duas primeiras décadas do século XX, as políticas da ANS ampliaram a regulação deste mercado de forma que operadoras dos planos e seguros de saúde assumiram paulatinamente mais responsabilidades sobre o cuidado da saúde dos beneficiários. Também foram viabilizados os processos e fluxos de ressarcimento do SUS. Esses mecanismos coibiram a utilização do subsistema de assistência público que anteriormente prestava assistência aos beneficiários dos planos e seguros privados, em especial naquelas ações de maior custo, tais como tratamento do câncer, terapias renais substitutivas, transplante etc. Esse processo de desresponsabilização das operadoras pelo cuidado da saúde dos seus beneficiários aumentava a lucratividade a partir de subsídios estatais indiretos. São esses esforços regulatórios que estão sendo criticados pelas operadoras e cuja supressão e abrandamento é objeto de projetos de lei encaminhados ao congresso nacional.
Não considero que os esforços das operadoras são no sentido de diminuir a interferência do Estado. Acredito tratar-se de mudar a direcionalidade desta interferência. Não há desacordo com a manutenção e ampliação dos subsídios estatais que são ofertados para o setor, sejam diretos, como os benefícios tributários já referidos, sejam indiretos, ao delegar a assistência de maior custo dos seus beneficiários ao SUS, sem a responsabilidade de ressarcimento, ou ainda pela permissão do uso dos equipamentos estatais, como os hospitais universitários que hoje são exclusivos para o SUS. A interferência que querem que diminua é da regulamentação sobre as suas responsabilidades assistenciais, para ampliar sua clientela através da venda de planos e seguros baratos com ofertas de cestas básicas assistenciais para os pobres, e sobre os reajustes. Trata-se de diminuir as regras que limitam o aumento da sua participação no mercado e sua lucratividade e manter ou aumentar as regras que ampliam os subsídios públicos para a sua atuação.
IHU On-Line – A atenção básica é vista por especialistas como a melhor forma de se investir em política pública de saúde, pois não só age na prevenção como também atende os pacientes nos quadros iniciais de doença. Na medida em que a saúde é mercantilizada via sistemas privados de planos de saúde, as políticas de atenção básica podem ser ameaçadas? Por quê?
Lisiane Bôer Possa – Estão ameaçadas as políticas de atenção básica que têm como pressuposto a integralidade e a tarefa de articular as respostas de cuidado adequadas às necessidades de saúde da população do território, seja ampliando o escopo dos serviços e das práticas dos profissionais nestas unidades, seja garantindo a continuidade do cuidado na rede de atenção. Coloca em risco a busca da integralidade que caracteriza a proposta da Atenção Básica brasileira, tanto as propostas de APS com carteiras mínimas de serviços, dos planos privados, quanto do sistema público.
A APS para pobre do sistema público restringe acesso e possibilidade de resolução das necessidades das pessoas e estimula aqueles que podem ao consumo de serviços dos seguros de saúde. Já a APS dos planos populares possibilita às operadoras aumentarem suas carteiras de beneficiários com os usuários de menor renda através da oferta de serviços bastante restritas e de baixo custo, além da utilização da microrregulação sobre o uso das tecnologias e insumos da saúde que ficam condicionados à garantia da lucratividade e não às necessidades dos usuários.
IHU On-Line – Há distinções na formação de profissionais que atuam na saúde suplementar? Quais?
Lisiane Bôer Possa – No sistema educacional não há distinção formal da formação dos profissionais para a saúde suplementar. No entanto, é currículo oculto implicitamente abordado na formação em muitas instituições o descrédito com o sistema público e as abordagens diferenciadas de atendimento para as situações em que o paciente é do profissional, porque este é pago pelo atendimento, ou em que o paciente é da instituição, porque o trabalhador tem um salário fixo como remuneração ou porque é do SUS.
A grande maioria dos trabalhadores de saúde no país tem vínculo com serviços contratados ou próprios do SUS, que é o maior empregador do setor saúde do Brasil. As principais críticas relativas à gestão da educação e do trabalho em saúde, em se tratando do objetivo de implementar sistema público universal, é a dificuldade de direcionar a provisão dos profissionais para a atuação na atenção básica, para as regiões mais pobres e periféricas do país. Também é difícil garantir a formação de profissionais em quantidade e qualidade que respondam às necessidades de cuidado em saúde e sobretudo que tenham as competências e habilidades centradas nas pessoas e suas necessidades de cuidado.
A formação de profissionais de saúde é orientada pelas diretrizes curriculares nacionais que incorporaram mais recentemente, com mais ênfase, o SUS e suas políticas. No entanto, a formação cujo centro é a produção de procedimentos, sempre mais sofisticados, especializados e em maiores volumes, que responde à lógica de expansão do consumo de bens e produtos, e de especialização das corporações, ainda orienta a maior parte da formação profissional. A mudança da formação tem sido disputada, cada vez mais, tanto pelo SUS quanto tem sofrido interferências dos interesses do mercado de planos e seguros de saúde privados cujo centro é o controle de custos através da protocolização de atos e procedimentos e do controle da atuação dos profissionais.
IHU On-Line – E com relação aos usuários, quais as implicações nas concepções de “paciente cliente”, nos sistemas privados, e de “paciente usuário”, nos sistemas públicos?
Lisiane Bôer Possa – Faz parte do processo de indução do consumo de serviços, insumos, tecnologias, bens e seguros privados de saúde a maximização dos riscos e do medo nas populações, sejam usuários dos sistemas públicos ou privados. O desejo de consumo de procedimentos, sempre com maior densidade tecnológica, e o receio de não acessá-los influenciam a nossa capacidade de entender e vivenciar a morte como um processo da natureza humana e a saúde como potência para andar na vida relacionada às nossas condições de existência.
Muitos de nós sofremos com o medo e com a insatisfação pela forma fragmentada e desconectada como somos cuidados. Estamos submetidos à justaposição e sobrecarga de atos e procedimentos. Peregrinamos em diversos serviços, temos receio de questionar os profissionais de saúde, afinal há uma hierarquia de poder que marca nossas relações e não constituímos vínculos para que relações de confiança possam ser construídas. Com frequência estamos incertos se o cuidado que precisamos é o que efetivamente estamos recebendo.
Em alguma medida, estamos certos sobre esses receios, uma vez que, cada vez mais, estamos sujeitos a danos por excesso de intervenção de médicos e outros profissionais de saúde, tais como: exageros de medicações, cirurgias e procedimentos diagnósticos desnecessários. Há estudos da OMS que estimam que os eventos adversos da assistência hospitalar são a terceira causa de morte nos EUA. Estudo realizado pela Universidade Federal de Minas Gerais - UFMG em 2016 estima que no Brasil esta seria a segunda causa de morte, matando mais que o câncer. Os serviços de saúde e os atos dos profissionais, seja por precariedade, negligência, imperícia, erro ou pelo excesso de intervenções, têm causado muitos danos à nossa saúde. E essa é uma experiência que afeta a todos, sejam pacientes, usuários ou clientes.
Pior para usuários
No entanto, o medo e a insegurança podem ser ainda mais expressivos para os “pacientes usuários”. Uma das razões é a manutenção da crença de que o SUS é para os indigentes, despossuídos e que os serviços que recebem são um favor que não pode estar sob questionamento, pensamento esse que orienta, infelizmente, a atuação de muitos trabalhadores de saúde.
Graça Carapinheiro , pesquisadora portuguesa, já demonstrava a diferença entre o paciente ser do médico, nos hospitais privados, e da instituição, nos hospitais públicos. No primeiro contexto há maior responsabilidade dos profissionais pela condução dos casos e maior vínculo com os usuários e familiares. No segundo contexto, com mais frequência os profissionais não assumem como sua a tarefa de gestionar o cuidado e vincular-se aos pacientes.
Os “pacientes clientes”, na maior parte das vezes, também têm o direito à saída. Podem trocar de operadora, de serviço ou de profissional quando estão insatisfeitos com o atendimento recebido. No caso do serviço público, aos “pacientes usuários” essa possibilidade é bem menos frequente.
Má fama, mas boas experiências
Mesmo que tenhamos acesso e qualidade do cuidado garantido em muitos serviços no sistema público, há um efeito produzido pelo imaginário de insegurança e desconfiança com o cuidado, que produz sofrimento e tensiona as relações entre os usuários e os trabalhadores de saúde. Pesquisas já mostravam que quem não usa os serviços de assistência do SUS os avalia pior do que seus usuários. Mais recentemente, com a perda de planos e seguros de saúde, muitos ex-“pacientes beneficiários” passaram a acessar os serviços do SUS, e não é incomum que possam relatar boas experiências de cuidado e são surpreendidos por um atendimento que foi melhor do que as expectativas que tinham.
No entanto, é fato que “pacientes usuários” têm restrições importantes de acesso e qualidade dos serviços de saúde públicos no Brasil, em especial os especializados e nas regiões mais pobres e periféricas do país. Essas restrições ampliaram-se nos últimos anos como efeito da diminuição dos recursos e do fim do Mais Médicos.
No Brasil, o cidadão portador do direito à saúde é um personagem recente. Estamos aprendendo a nos relacionar com esse novo papel que nos foi garantido com a Constituição de 1988. Felizmente cada vez mais pessoas têm atuado para exercê-lo. Isso vale para os usuários beneficiários, que com frequência abdicam e se constrangem em ser cuidados no SUS, uma vez que têm melhor renda ou outra inserção social e no mercado de trabalho. Apesar de que efetivamente o utilizam para ter acesso a um conjunto de ações que foram universalizadas, não o reconhecem (imunizações, acesso ao sangue, tratamentos de doenças específicas, farmácia popular, SAMU, transplante etc.).
Também é frequente que busquem no SUS a garantia de acesso a produtos e bens de que necessitam, mas que não lhes são ofertados por seus planos e seguros de saúde ou são inviáveis de serem adquiridos por desembolso direto (vide judicialização da saúde). Os usuários beneficiários são segmentos da nossa sociedade, com maior capacidade de vocalização dos seus interesses, mas que participam pouco dos processos organizados de defesa e qualificação do SUS.
IHU On-Line – É possível articular saúde suplementar com o sistema público de saúde sem que haja enfraquecimento do SUS? Como?
Lisiane Bôer Possa – E se invertêssemos a pergunta? É possível articular a saúde suplementar com um sistema público de saúde que oferte acesso universal, com qualidade e que resolva os principais problemas de saúde dos cidadãos dos países, sem enfraquecimento da saúde suplementar?
Como os seguros privados e o capital financeiro, para garantir sua lucratividade, convenceriam os cidadãos a abrir mão dos seus recursos para compor múltiplos fundos privados, que em tese poderiam ser utilizados para comprar um “Produto” caso você precise dele se você confia no sistema público a que tem acesso? Como seria o espaço da saúde suplementar quando a maioria da população, dos trabalhadores de saúde e dos atores estatais estivessem convencidos acerca da garantia de um direito básico, que é a preservação da vida, e não abrissem mão que este seja garantido através de fundos públicos pelo estado, tendo como perspectiva a solidariedade e generosidade entre as pessoas e os povos na defesa da vida?
A aquisição de planos e seguros privados não atraem os cidadãos em países que possuem sistemas de saúde públicos confiáveis, com legitimidade social e que garantem acesso, mesmo que tenham problemas e que sua comercialização não seja impedida. Qualquer articulação entre o sistema público de saúde e a saúde suplementar, que garanta o acesso universal aos cidadãos sem riscos econômicos das pessoas com o adoecimento, só é possível se esta última tenha sua regulação efetivamente submetida aos interesses da população e do direito à saúde e à vida. Neste cenário teriam um papel realmente residual, tanto no volume dos gastos, como na capacidade de compra dos prestadores de saúde e no imaginário da sociedade. Quanto maior for a capacidade do setor saúde suplementar de influir no sistema de saúde, politicamente, economicamente e culturalmente menos provável que o Sistema Único de Saúde seja fortalecido.
Financiamento
Os ganhos do mercado da saúde suplementar estão alicerçados na insegurança das pessoas quanto ao sistema público em responder aos riscos advindos do adoecimento e também na participação direta e indireta do estado no financiamento e oferta de assistência a uma parcela da população que não tem poder de compra, além de suportar os gastos da atenção que requer mais densidade tecnológica e custo e que não é lucrativa ao sistema suplementar. Um sistema público de saúde reconhecido como capaz de cuidar da maioria das pessoas na maior parte das vezes que elas precisam as desmobilizariam do desejo de adquirir esse acesso ao mercado. Por outro lado, a constituição de fundos de financiamento públicos robustos garante o acesso à atenção a pessoas que respondam integralmente aos problemas de saúde mais prevalentes, com maior regulação do capital industrial, da provisão e gestão de força de trabalho, estando os usos de tecnologias, medicamentos e o saber e fazer dos trabalhadores efetivamente focados nas necessidades das pessoas.
Acredito que para muitos essa perspectiva pareça impossível, no entanto, a globalização do direito à saúde dos povos, assim como a superação da pobreza e da iniquidade, não é uma questão econômica. Não se trata da insuficiência de recursos no mundo, mas sim das escolhas políticas que orientam os usos dos mesmos. Os dados chocantes, produzidos pelos Economistas pela Paz e Segurança, que estão sistematizados no gráfico abaixo, ilustram essa afirmativa.
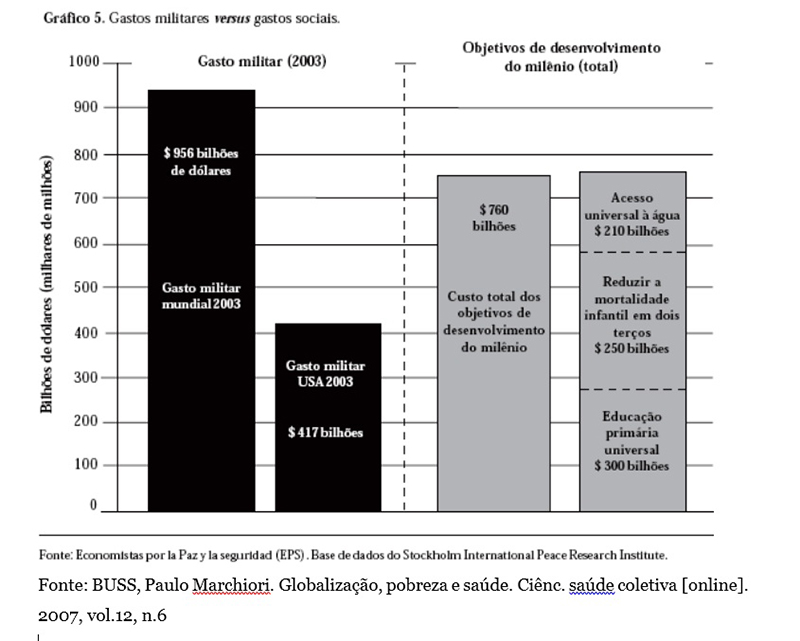
Esses dados são de 2003 e mostram a viabilidade econômica da expansão de políticas sociais no mundo, uma vez que os recursos necessários em 10 anos para alcançar os objetivos do milênio são menores que os gastos militares de um ano no mundo. Universalizar a atenção à saúde como direito é uma questão sociológica e ético-política, que trata de como dividimos os recursos da humanidade. Os empecilhos para uma saúde global universal não estão na insuficiência financeira e sim nos critérios de priorização do seu uso.
Há tensões causadas por diferentes atores e organizações, com interesses e ideias distintos incidindo sobre o estado e disputando a gestão das políticas de saúde. A expansão do capital financeiro, através dos seguros privados, amplia-se na medida em que os sistemas públicos são questionados e a universalização de acesso não está na agenda política e da sociedade. Os atores e organizações do mercado atuam para a manutenção destas condições. Em alguma medida a má gestão, a falta de recursos, o imaginário de um sistema público falido, em especial produzido pela mídia, não é apenas o resultado da atuação de um Estado neutro. Ao contrário, é um projeto político e econômico que disputa a agenda das políticas de saúde no Estado.
IHU On-Line – No atual cenário, quais os desafios para se estender a oferta de saúde pública de qualidade a toda população brasileira?
Lisiane Bôer Possa – Vivemos num país continental, que tem realidades bastante distintas. A experiência de cuidado do SUS varia de um bairro para outro na mesma cidade, entre as cidades e estados. Isto é princípio constitucional, a descentralização e regionalização, e é desejável, pois só assim poderíamos ter um sistema que responda às necessidades das pessoas em cada território. É um desafio resistir às políticas autoritárias e centralizadoras do Ministério da Saúde que estabelecem padrões que serão sempre insuficientes, considerando a realidade brasileira diversa.
A formação profissional que demanda ampliar a provisão tem também o desafio de ganhar corações e mentes dos trabalhadores para construírem o SUS. Precisamos de mudanças no trabalho cotidiano dos serviços, sobretudo com experiências de cuidado e compromisso com os usuários sobre nossa responsabilidade e com sua participação, trabalho alicerçado em práticas colaborativas entre os profissionais, não justaposição de atos e envolvimento de todos para a qualificação da gestão.
O financiamento do sistema de saúde é o grande desafio, gastamos muitas vezes menos que países que têm sistemas universais. As últimas medidas de restrição de investimentos públicos na saúde, como o teto de gastos e contingenciamentos orçamentários, comprometem a possibilidade de constituir um sistema e evidentemente oportunizam a expansão do mercado privado e dos seus interesses no sistema de saúde brasileiro. E por fim a ciência, a tecnologia e a formação dos profissionais não podem ser subjugadas aos interesses do mercado. A produção do conhecimento na saúde condicionada à lucratividade impede o acesso pelos custos proibitivos dos serviços, tecnologias, insumos e medicamentos para a maior parte das pessoas, como também limita as invenções que não são incentivadas quando a consequência é diminuírem os lucros ou quando afetam pessoas sem capacidade de compra.
É preciso explicitar que a política pública de saúde sempre está em disputa. Alguns acreditam, defendem e têm seus interesses maximizados ao tratar a saúde como um bem de mercado. No entanto, a saúde não pode ser assim considerada. Não é um bem que possa ser submetido a leis invisíveis do mercado, de oferta e procura para equilíbrio de preços, as pessoas não têm poder de escolha e barganha sobre o que lhes é indicado como alternativa para salvar-lhes a vida. A saúde é um direito experimentado apenas através do cuidado confiável, generoso e solidário das pessoas e das coletividades.
